Réanimation médicale
Les gestes de survie (G.D.S.) sont complétés par l’intervention d’un SMUR.
Pour la réanimation respiratoire, le patient est intubé puis ventilé artificiellement.
Pour la réanimation circulatoire, une perfusion dans une veine est installée et au besoin des médicaments sont injectés.
Pour la réanimation cardiaque, le tracé électrique du coeur est suivi sur un monitoring et enregistré sur papier ou ecg.
Avertissement
Devant une détresse grave, les gestes de survie sont effectués par l’ambulancier.
En même temps il aura prévenu le centre 15, qui enverra sur place une ambulance de réanimation (S.M.U.R.).
Il est intéressant d’avoir quelques notions sur les techniques complémentaires utilises par les médecins urgentistes.
Mais ATTENTION, il s’agit, en France, d’actes médicaux qui sont pratiqués exclusivement par des médecins.
Si non, il s’agit d’un exercice illégal de la médecine.
L’aide concrète que l’ambulancier peut apporter, surtout en cas de plusieurs victimes, se limitera à:
- la poursuite des gestes d’urgence entrepris
- aider à la préparation du matériel médical
- pose d’électrodes,
- poursuite de la ventilation à l’Ambu après intubation par le médecin
- tenir la perfusion en bonne position…
Aide à la médicalisation
Préparation à l’intervention du SMUR
Si un membre de l’équipe est disponible, non occupé à participer à la réanimation en cours, il peut organiser la préparation de la venue de l’équipe médicale.
- dégager autour du patient
- mettre torse à nu (pour l’ecg) et bras libre (pour la tension)
- couvrir avec un drap en attendant
- remplir la feuille de transmission en notant les constantes, circonstances, antécédents…
- a domicile, rassembler dossier médical, radiographie, ordonnances
- rassurer le patient et lui expliquer l’attente
- demander à quelqu’un d’attendre le véhicule du SMUR
- si arrivée par hélicoptère, repérer un endroit dégagé et sans fils électriques
Aide
Aide à la pose du monitoring

 3 électrodes autocollantes contenant une pâte sont collées sur le thorax du malade en triangle et reliées au scope sur batterie.
3 électrodes autocollantes contenant une pâte sont collées sur le thorax du malade en triangle et reliées au scope sur batterie.
Le fil rouge est relié à l’électrode posée au niveau de l’épaule droite (rouge comme « right » ou droite en anglais)
Le fil jaune est relié à l’électrode posée au niveau de l’épaule gauche
Le fil vert ou noir est relié à l’électrode posée au niveau de l’aisselle gauche.
Il y a de nombreuses variantes, mais le principe est de former un triangle.
On peut utiliser 5 fils au lieu de 3



Aide à la pose des électrodes du défibrillateur
 La peau est essuyée pour avoir un contact sec.
La peau est essuyée pour avoir un contact sec.
Les électrodes autocollantes sont sorties de leur emballage, et on enlève la protection.On les colle fermement (éviter les bulles).
On positionne les électrodes, le plus simple est :
- une électrode sous l’épaule droite
- l’autre 5 cm sous l’aisselle gauche
- distance minimale de 10 cm entre les 2 éléctrodes
On peut aussi surtout chez une personne très forte (obèse), placer une électrode dans le dos et l’autre au milieu du thorax.
 Poursuite de l’insufflation sur sonde d’intubation
Poursuite de l’insufflation sur sonde d’intubation
Le médecin introduira une sonde dans la trachée de la personne. C’est l’intubation.
Cela permettra de faciliter la ventilation artificielle.
On vérifiera que la sonde est bien fixée, au besoin complétera avec un bout de sparadrap reliant sonde à la peau des joues.
Le masque de l’Ambu est enlevé et la prise femelle de la valve sera introduite dans l’embout plastique de la sonde.
La fréquence d’insufflation sera la même de 10 à 12 par mn, mais le volume d’insufflation sera plus faible (la moitié du ballon) ou mieux le thorax se soulève correctement.
Si le MCE est poursuivie par un autre personne, faut-il insuffler pendant le massage ou entre, les avis sont partagés ou on ventile sans tenir compte du massage.
Si le patient est déplacé, on tiendra d’une main la sonde et la machoire tout en continuant à « ballonner » de l’autre main.
Ajout d’oxygène
Le ventilateur sera relié à la bouteille présence d’oxygène à l’aide d’un tuyau plastique transparent et souple.
Le débit sera de 3 à 6 l/mn (pas plus car risque de bloquer la valve unidirectionnelle).
 Aspiration trachéale
Aspiration trachéale
Si l’insufflation fait du bruit on aspire.
A l’aide d’un aspirateur de mucosités, une sonde d’aspiration stérile est prise avec des gants stériles ou une compresse stérile.
Elle
est introduite dans la sonde d’intubation.
On aspire en retirant progressivement la sonde en s’arrêtant au niveau de la zone productive mais sans faire de va et vient ni rester trop longtemps .
 Surveillance de la perfusion
Surveillance de la perfusion
Elle est suspendue au-dessus du malade avec un pied dit » à sérum » ou tenue à la main.
Le liquide coule goutte à goutte et l’orifice de ponction veineuse ne doit pas gonfler.
Du sang ne doit pas remonter dans la tubulure, soit la perfusion n’est pas assez haute ou il y a un obstacle sur le retour veineux: brassard à tension, garrot de pose de perfusion non enlevé (ça arrive), ou compression du bras.
Si la personne est déplacée, ON NE DOIT PAS CLAMPER la perfusion mais suivre la personne, bras tendu avec aucune tension au niveau de la tubulure.
Réanimation respiratoire
Hors programme pour info
Intubation

![]() Lors de la ventilation artificielle au masque, de l’air entre dans l’estomac et les risques de fausse route ne sont pas écartés.
Lors de la ventilation artificielle au masque, de l’air entre dans l’estomac et les risques de fausse route ne sont pas écartés.
Pour éviter ces inconvénients, le médecin va introduire dans la trachée une sonde munie d’un ballonnet.
On dit que le malade est « intubé » à l’aide d’un laryngoscope.
Cet appareil permet d’éclairer le larynx et de le voir pour introduire la sonde dans la trachée, à travers la glotte.
Le matériel nécessaire est composé:
- Laryngoscope
- Manche, piles, lampe
- Lames de différentes tailles
- Canules
- Sparadrap
- Seringue de 20 ml
- Sondes d’intubation de différentes tailles (Adulte: de 6 à 9, les plus courantes : homme :8/Femme: 7)
Il faut de l’expérience pour intuber car le risque est de mettre la sonde dans l’œsophage!
La sonde d’intubation est sortie de son emballage stérile et à l’aide d’une seringue on vérifie que le ballonnet se gonfle bien et qu’il n’est pas percé, puis on le dégonfle.
 On vérifie ensuite que la lame du laryngoscope éclaire bien.
On vérifie ensuite que la lame du laryngoscope éclaire bien.
On utilise de plus en plus des laryngoscopes en plastique à usage unique.
On oxygène le malade à l’aide d’un insufflateur et on aspire le pharynx avant.
L’intubation n’est pas un geste immédiat. Il faut procéder avant aux manœuvres habituelles de réanimation: ventilation, MCE , défibrillation….
A l’aide du laryngoscope, le médecin introduit la sonde d’intubation dans la bouche du malade et passe à travers le pharynx puis le larynx (entre les 2 cordes vocales) jusque dans la trachée.
 Le ballonnet est gonflé et ensuite à l’aide d’un stéthoscope, le médecin vérifie que l’air passe dans les 2 poumons en auscultant le thorax symétriquement.La sonde est fixée avec du sparadrap ou avec une cordelette.
Le ballonnet est gonflé et ensuite à l’aide d’un stéthoscope, le médecin vérifie que l’air passe dans les 2 poumons en auscultant le thorax symétriquement.La sonde est fixée avec du sparadrap ou avec une cordelette.
Le masque de l’Ambu est enlevé et la valve est branchée sur la sonde (qui possède un embout en plastique).
Si la ventilation manuelle est confié à l’ambulancier, il doit toujours tenir la sonde d’intubation si le patient est déplacé afin d’éviter l’extubation.
Le laryngoscope permet aussi à l’aide d’une pince dite de Magill de retirer du pharynx de volumineux corps étranger comme par ex. un morceau de viande non mâché !
 Autres voies d’abord respiratoire
Autres voies d’abord respiratoire
Masque laryngé
Il s’agit d’un masque avec un coussinet relié à un tube qui est introduit dans la bouche des malades.
Il est utilisé par les paramédicaux Anglo-Saxons.
Son utilisation en urgence est discutable et plutôt réservée à l’anesthésie.
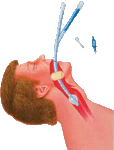 Combitube ou combivent
Combitube ou combivent
Paradoxalement c’est l’œsophage qui est intubé (en sachant que sa paroi est très fragile) afin de le protéger et une entrée latérale permet d’envoyer de l’air dans le pharynx puis dans les voies aériennes inférieures.
Il n’est pas utilisé en France.
Trachéotomie
C’est l’ouverture de la trachée.
Contrairement à des idées reçues, il ne s’agit pas d’un geste d’urgence. Elle n’est pratiquement jamais réalisée en dehors de l’hôpital. On préfère dans un premier temps intuber avec une sonde de petite taille, mais dans des mains très expertes.
Respirateurs

 Après intubation, la ventilation artificielle est plus facile, sans fuite et sans fausse route. L’insufflateur de type « AMBU » est branché sur la sonde.
Après intubation, la ventilation artificielle est plus facile, sans fuite et sans fausse route. L’insufflateur de type « AMBU » est branché sur la sonde.
Il est plus pratique ensuite d’utiliser un respirateur artificiel ou ventilateur.
En dehors des gros appareils électriques utilisés en réanimation, pour les transports on utilise un petit appareil portable marchant avec l’O2 comprimé.
Celui-ci est branché sur la prise femelle 3 ergots du minibloc ou de la bouteille « présence ».
Le médecin règle la fréquence respiratoire vers 12 par minute et le volume de chaque insufflation (appelé volume courant) soit 500 ml ou 1/2 l environ ainsi que le pourcentage d’oxygène entre 21% (air ambiant) et 100 % (oxygène pur).
Une valve de surpression est réglée (tarée) vers 20 à 40 cm. Au dessus si les pressions d’insufflation sont trop fortes l’air insufflé s’échappe à l’extérieur.
Rappelons que la multiplication de la fréquence par le volume insufflé (volume courant) donne un débit: par ex. 12*500 ml= 6 litres/par minute de ventilation.
On doit vérifier que le malade ne se débranche pas du respirateur. Dans ce cas des alarmes de débranchement se mettent à sonner et aussi lorsque les pressions sont trop fortes.
L’infirmière munie de gants et de compresses stériles, peut débrancher le respirateur pour introduire une sonde d’aspiration dans la sonde d’intubation afin d’aspirer la trachée du malade qui peut s’encombrer.
Attention! Les alarmes sont une fausse sécurité. Il faut toujours avoir un œil sur un malade ventilé.
Réanimation circulatoire
Hors programme pour info
Ponction veineuse
Un tuyau ou « cathéter » en plastique est introduit stérilement dans une veine de l’avant bras ou du dos de la main.
C’est la ponction veineuse, ou plus familièrement » le malade est piqué « .


 Voie centrale
Voie centrale
Devant une urgence grave le cathéter est mis dans une grosse veine, par le médecin : veine sous-clavière (sous la clavicule), veine jugulaire (au niveau du cou) et exceptionnellement au niveau de la veine fémorale (pli de l’aine) …
Puisque le tuyau est mis au centre du malade, on parle de voie centrale.
Prélèvements sanguins
Des prélèvements permettent des analyses de sang : groupe sanguin, taux de glycémie (sucre), numération des globules rouges ou N .F.S.; taux des déchets : urée et créatinine, dosage du sodium, potassium ou ionogramme, coagulation du sang…
Les tubes sont de couleur différente selon le dosage, étiquetés avec le nom, prénom, date de naissance, date, heure et lieu de prélèvement.
L’infirmière pose un garrot pour que la veine gonfle et ponctionne à l’aide d’une aiguille à usage unique une veine de la main ou de l’avant bras ou du pli du coude.
Il faut faire attention de ne pas se piquer avec une aiguille qui traîne.
C’est pourquoi, après la ponction, l’aiguille est immédiatement placée dans un container.
Ponction artérielle
En réanimation, une ponction de l’artère radiale permet de prélever du sang artériel afin d’analyser la bonne ventilation du malade. On dose ainsi le taux d’oxygène et de gaz carbonique. Il s’agit de la mesure « des gaz du sang ».
 Injections de médicaments
Injections de médicaments
Des médicaments sont injectés par le docteur pour « soutenir » le cœur comme l’adrénaline/
Perfusions
Le malade reçoit du liquide dans une veine, branché sur le cathéter, par l’intermédiaire d’une tubulure.
Une perfusion ou « perf » est « branchée ».
Elle est suspendue au-dessus du malade, le liquide coule goutte à goutte après avoir « purgé » la tubulure des bulles d’air.
Les perfusions par voie centrale (veine sous-clavière, jugulaire interne) nécessitent une asepsie absolue au niveau des raccords qui doivent être correctement « verrouillés » afin d’éviter tout débranchement accidentel aux conséquences dramatiques comme l’aspiration de l’air extérieur.
Nature du flacon de perfusion
Le liquide stérile contenu dans le flacon est classiquement de l’eau avec du sucre (« glucosé ») ou du sel.
Les flacons en verre sont de plus en plus rares.
Ils sont remplacés par des flacons en plastique qui peuvent s’accrocher facilement sur une potence.
 Transfusion
Transfusion
Devant une hémorragie on passe du sang ou « transfusion » toujours en présence d’un médecin.
Mais avant l’arrivée à l’hôpital on utilise un liquide de remplacement contenant des grosses molécules qui » fait gonfler les veines et remplit le blessé.
Sans groupe en urgence le sang universel est du O-.
Pousse seringue
Des seringues contenant des médicaments sont poussées par un appareil électrique sur batterie.

Réanimation cardiaque
Hors programme pour info
Moniteur

 Scope = Moniteur = Monitoring
Scope = Moniteur = Monitoring
Le rythme du cœur est capté par des « électrodes » et est enregistré sur un écran de TV ou « scope ».
On mesure ainsi la fréquence cardiaque ou F.C. et la régularité du cœur.
Il est souvent couplé avec un appareil de mesure de la tension artérielle, automatiquement à intervalles réguliers, ainsi qu’à la mesure de la saturation en oxygène et l’ecg (voir ci dessous).
Il peut aussi souvent aussi servir de défibrillateur
Les chiffres qui s’affichent sont donc, par exemple:
- 86 : Fréquence cardiaque
- 100 : Saturation en oxygène en %
- 140/80 : Tension artérielle Systole/diastole exprimée en mm (en cm 14/8)
La surveillance s’appelle le « monitoring cardiaque ».
 3 électrodes autocollantes contenant une pâte sont collées sur le thorax du malade en triangle et reliées au scope sur batterie.
3 électrodes autocollantes contenant une pâte sont collées sur le thorax du malade en triangle et reliées au scope sur batterie.
(Elles dessèchent vite, c’est pourquoi elles sont vendues enfermée dans un emballage métalliques).
Il faut vérifier que les électrodes ont un embout rond métallique et que les fils soient à pince. (Il existe des électrodes à banane)
Le fil rouge est relié à l’électrode posée au niveau de l’épaule droite (rouge comme « right » ou droite en anglais)
Le fil jaune est relié à l’électrode posée au niveau de l’épaule gauche
Le fil vert ou noir est relié à l’électrode posée au niveau de l’aisselle gauche.
Il y a de nombreuses variantes, mais le principe est de former un triangle.
Les modèles pour le transport fonctionnent avec une batterie.
Attention, le monitoring est un mauvais appareil de surveillance des détresses respiratoires, car quand l’alarme sonne le cœur manque d’oxygène depuis longtemps…
Electrocardiogramme ou e.c.g.

 Le tracé du scope est enregistré sur papier. C’est l’électrocardiogramme ou e.c.g.
Le tracé du scope est enregistré sur papier. C’est l’électrocardiogramme ou e.c.g.
Il est très utile pour le médecin en présence d’une douleur thoracique ou pour l’analyse de troubles du rythme cardiaque (ratés du cœur).
Ce tracé enregistre l’activité électrique du cœur. En effet le cœur se contracte car il y a des fils et des ondes électriques qui se propagent dans tout le muscle cardiaque.
Un certain nombre d’électrodes sont positionnées.
Attention l’enregistrement peut être parasité par un téléphone portable à proximité.

Entretien et matériovigilance
Les appareillages et dispositifs médicaux nécessitent un entretien rigoureux avec des check lists de maintenance.
La matériovigilance consiste à signaler tout incident et matériel défectueux.
Le code de santé publique (Art R5211-5/R5212-25 ) fait obligation de maintenance.
Voir module 6: Sécurité du transport sanitaire
