Bilan vital
Arret circulatoire
Avant d’arriver à cette page, nous avons recherché d’autres détresses. Mais dans la réalité tout se passe en quelques secondes et on arrive rapidement à la question essentielle: la personne inerte est-elle en état de mort apparente ?
Reconnaitre l’inefficacité circulatoire est facile: chez une personne inconsciente et ne respirant plus, il suffit de vérifier l’absence de pouls carotidien.
Les gestes élementaires de survie ou G.E.S. ont pour but de maintenir la circulation et la respiration.
Ils combinent MCE, défibrillation, insufflation et LVA
.

Pourquoi
La circulation sanguine qui amène les éléments nutritifs (dont l’oxygène) est interrompue car la pompe cardiaque est arrêtée ou inefficace (fibrillation).
Le cerveau n’est plus irrigué: la personne perd conscience et cesse de respirer.
◁ Revoir notions de base d’anatomie et de physiologie.
Savoir + :
Les causes sont multiples d’origine :
- cardiaque : infarctus du myocarde ( mort subite)
- respiratoire : manque d’oxygène ou hypoxie : obstruction, détresse respiratoire…
- circulatoire : hémorragie massive (plaie par balle, polytraumatisé…), embolie pulmonaire…
- cérébrale : lésions du tronc cérébral : traumatisme cranien , cervical, hémorragie cérébrale massive…
A noter que parmi toutes ces possibilités, « la plus récupérable » est la fibrillation ventriculaire par infarctus du myocarde puisque l’usage d’un défibrillateur permet de faire SOUVENT repartir le cœur.
Après 45 ans , la mort subite est le plus souvent d’origine coronarienne (infarctus).
Dans 50 % des cas il y avait des signes précurseurs.
Il s’agissait de douleur thoracique en étau mais intermittente (56%) de 4 semaines à 1 h avant, de dyspnée (essoufflement) continue depuis quelques jours (13%), malaise ou palpitations (4%).
10 % ont pensé qu’il s’agissait d’un banal rhume.
Le coeur est-il vraiment en arrêt ?
Pas toujours, Le coeur est soit en :
- Arrêt cardiaque
Il n’y a plus de contraction ventriculaire (systole) d’où le nom d’asystolie. - Fibrillation ventriculaire
Il y a des mini-contractions des fibres musculaires du cœur (myocarde) mais elles ne se font pas en même temps et la systole ne se fait pas.
Le cœur n’est pas arrêté mais le résultat est le même : la circulation est stoppée.
Si on voyait le coeur: à sa surface les muscles bougeraient comme des vers mais sans véritable contraction.
– Anticipez
En présence d’une grave détresse, à tout moment le coeur « peut lacher « , d’où l’importance de reconnaitre lles signes précurseurs, de pratiquer des gestes de sauvegarde et surtout d’alerter.
- douleur à la poitrine (risque d’infarctus, SAMU)
- hémorragie massive avec collapus (soulever les membres inférieurs)
- obstruction des voies aériennes (désobstruction)
- arrêt respiratoire isolé (ventilation artifcielle sans massage)
Reconnaitre l’arrêt circulatoire
Rappelons l’ensemble des signes de l’inefficacité circulatoire ou arrêt cardio-respiratoire , arrêt cardio-cirulatoire
![]() Après avoir observer les autres signes en approchant de la victime.
Après avoir observer les autres signes en approchant de la victime.
La seule chose à faire est de vérifier
l’absence de pouls au niveau d’un gros tronc artériel: carotide ou fémorale
Cela pour un professionnel, le grand public ne le recherche pas.
Inconscient
aréactif sans mouvements, sauf parfois une courte phase de convulsions ou de petits mouvements
(Les cellules du cerveau ne sont pas contentes et piquent une colère électrique avant de mourir …)
La personne ne répond pas aux questions
Pas de pouls carotidien

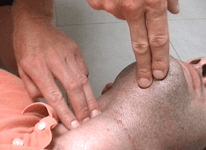
![]() On pose trois doigts sur la ligne médiane de la face antérieure du cou (niveau pomme d’Adam), puis on les fait glisser vers l’arrière . Lorsque l’on sent un creux (entre la trachée et le muscle), on
On pose trois doigts sur la ligne médiane de la face antérieure du cou (niveau pomme d’Adam), puis on les fait glisser vers l’arrière . Lorsque l’on sent un creux (entre la trachée et le muscle), on  enfonce délicatement les doigts
enfonce délicatement les doigts
La pulpe des doigts médians comprime modérément l’artère. Il ne faut pas  utiliser le pouce, car il y a une artère qui le traverse et on risque de prendre son propre pouls !
utiliser le pouce, car il y a une artère qui le traverse et on risque de prendre son propre pouls !
Si l’accès au cou n’est pas possible, on prendra le pouls fémoral au pli de l’aine.
Attention
- Il est inutile de rechercher le pouls radial, et encore moins d’écouter le cœur au stéthoscope ou de prendre la tension artérielle
- Beaucoup de personnes commencent à prendre le pouls carotidien trop en avant
- Il ne se palpe pas au niveau de la trachée, mais entre 2 muscles du cou
Arrêt respiratoire ou apnée


![]() Par un coup d’oeil rapide au thorax et l’abdomen (ventre), on confirme que les mouvement respiratoires sont arrêtés.
Par un coup d’oeil rapide au thorax et l’abdomen (ventre), on confirme que les mouvement respiratoires sont arrêtés.
Aucun souffle d’air ne sort de la bouche en appliquant sa joue
près de la bouche de la victime.
En cas de doute (éclairage insuffisant, vêtements épais…), on glisse une main sur la poitrine ou/ et la partie haute du ventre.
Note : Tout de suite après un arrêt brutal du coeur, il peut y avoir quelques soubressauts (dis gasps) pendant un bref instant.
La prise du pouls est plus rapide et en son absence il est alors inutile de regarder la respiration.
Pour le témoin peu formé on oublie la prise de pouls
Autres signes
![]()
 Ils seront recherchés en quelques secondes (<10 s.) afin de confirmer l’inefficacité circulatoire :
Ils seront recherchés en quelques secondes (<10 s.) afin de confirmer l’inefficacité circulatoire :
Pâleur ou cyanose
Pupilles dilatées
des 2 côtés droit et gauche. On parle de mydriase
Elle est liée à la souffrance du cerveau. Son apparition est parfois retardée.
Notes
- On rappelle que pour le grand public, on se contente de l’inconscience et de l’arrêt respiratoire. Le pouls carotidien n’est pas recherché (trop compliqué et trop long).
- En résumé, le diagnostic est donc simple et repose sur l’absence de signe de vie:
- Victime inconsciente
- ne bougeant pas
- ne réagissant pas
- ne respirant pas
- sans pouls carotidien
- Victime inconsciente
Chaîne de secours
Délai de mise en route

![]() La survie est conditionnée par le délai de mise en œuvre de la réanimation qui doit être le plus court possible.
La survie est conditionnée par le délai de mise en œuvre de la réanimation qui doit être le plus court possible.
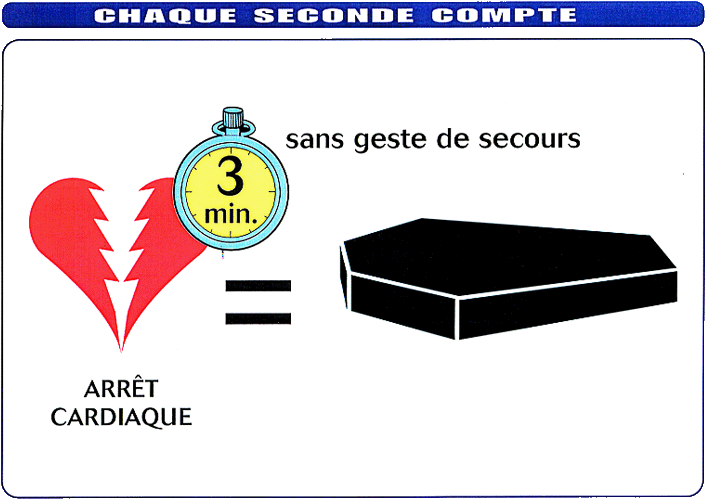
L’organe qui souffre le plus est le cerveau. Après quelques minutes vont apparaître des lésions irréversibles.
Chaque minute perdue diminue de 10 % les chances de survie.
3mn sans intervention = Souffrance cérébrale irréversible
Après 8-10 mn sans RCP = Chances de survie nulles
Il faut donc intervenir le plus tôt possible d’où l’obligation d’une chaîne de secours avec formation des premiers témoins.

Alerte
![]()
 Dès la constatation de l’arrêtt cardiaque, on demandera à un témoin d’alerter (vous êtes la personne professionelle la plus compétente et donc immobiliser pour pratiquer immédiatement les gestes élementaires de survie)
Dès la constatation de l’arrêtt cardiaque, on demandera à un témoin d’alerter (vous êtes la personne professionelle la plus compétente et donc immobiliser pour pratiquer immédiatement les gestes élementaires de survie)
L’appel au 112 ou 15 ou 18 précisera que la victime est en arrêt.
Du témoin aux secours spécialisés
Protéger –> Alerter –> Secourir (P.A.S.)
La chaine de secours ne peut fonctionner sans son premier maillon: les témoins qui protègent, donnent l’alerte et pratiquent les gestes de secours.
Durée des gestes de secours
Ils seront poursuivis jusqu’à l’arrivée des secours spécialisés et/ou du défibrillateur.
Ils seront d’autant plus efficace que le délai de mise en route est bref.
Des survies (sans séquelles) sont possibles audelà de 30 mn.
Il est utile de penser à noter l’heure de début de la réanimation.
Gestes à faire
 La réanimation sera immédiatement entreprise. Il est utile de penser à noter l’heure de début de la réanimation
La réanimation sera immédiatement entreprise. Il est utile de penser à noter l’heure de début de la réanimation
Ne pas oublier l’alerte précoce au centre 15.
Le risque d’un arrêt cardiaque est la mort de la victime à très brève échéance. En effet, l’apport d’oxygène est indispensable, en particulier au niveau du cerveau et du coeur, pour assurer sa survie. Au cours d’un arrêt cardiaque, les lésions du cerveau, consécutives au manque d’oxygène, surviennent dès la première minute.
Installation
![]() La personne doit être installé en position plat dos (décubitus dorsal)
La personne doit être installé en position plat dos (décubitus dorsal)
Si la personne est sur le ventre, elle doit être retournée rapidement
Attention
- Inconscient avec respiration : PLS
- Inconscient sans ventilation, ni circulation : à plat dos
 Le retournement se pratique à 2.
Le retournement se pratique à 2.
Il se pratique du coté opposé au regard de la victime.
1 er temps
– l’un , à la tête de la victime il prend à 2 mains la tête (front-occiput) et exerce une légère traction pour maintenir le cou dans l’axe
– l’autre se place du coté du retournement niveau milieu thorax-abdomen, en gardant une distance correspondant au corps de la victime
– Il met le membre supérieur opposé le long du corps, celui du côté du retournement au-dessus de la tête
2 ème temps
– le premier suit l’axe du cou au moment de la rotation
– le second saisie hanche et épaule du côté opposé et fait basculer le corps vers lui
Un coussin sous l’occiput évite de modifier la flexion-extension du cou.
Si au cours du retournement, on confirme que la victime respire, on peut effectuer un demi-retournement permettant une pls.
 Massage cardiaque externe
Massage cardiaque externe
En l’absence d’un défibrillateur immédiatement disponible, il faut relancer la circulation sanguine en pratiquant un massage cardiaque externe.
Le rythme des compressions est d’au moins 100 par mn sans dépasser 120 /mn.
Les phases de compression et de relaxation doivent avoir la même durée.
La méthode consiste à compter de la manière suivante: « et 1 -et 2 – et 3…» en comptant ainsi « et» représente la phase de relaxation, «1» la phase de compression
Défibrillation

 Il est possible, surtout si l’inconscience est d’apparition brutale que le cœur soit inefficace par une mauvaise contraction du muscle cardiaque ou myocarde.
Il est possible, surtout si l’inconscience est d’apparition brutale que le cœur soit inefficace par une mauvaise contraction du muscle cardiaque ou myocarde.
Il faut au plus tôt (idéal avant avant la 5 ème minute), utiliser un défibrillateur automatique pour le grand public et semi automatique pour les professionnels.
Si l’appareil n’est hélas pas à disposition immédiate, on pratique en attendant la réanimation cardiorespiratoire classique.
Par contre s’il est disponible on recommande depuis 2010 son utilisation immédiate sans MCE préalable.
Il faudra interrompre le moins longtemps possible le M.C.E. pendant la défibrillation.
Certains recommandent 2 mn de MCE avant le choc surtout pour les prises en charge tardive, après plus de 5 mn sans réanimation.
Après, on reprend immédiatement le M.C.E. pendant 2 mn.
Pour les professionnels, on vérifie le pouls carotidien à la fin de la 2 ème mn.
Si le choc a été efficace, le pouls réapparaît ainsi que la respiration.
S’il n’y a toujours rien on peut renouveler 2 autres fois le choc.
En cas d’échec, on poursuit la réanimation cardio-respiratoire en attendant les secours qui ont été prévenu dès le départ.
 Ventilation artificielle
Ventilation artificielle
Puisque la respiration est arrêtée, il est normal de pratiquer une respiration artificielle. Ce qui était préconisée.
Mais peu de personnes sont prêtes à faire du bouche à bouche.
Actuellement on conseille le MCE immédiatement sans ventilation artificielle au début, surtout si la perte de connaissance est brutale.
Le seul MCE sera suffisant sans ventilation artificielle pendant 3-4 minutes puisque nous avons accumulé un peu d’oxygène d’avance.
Cette attitude est celle enseignée pour le grand public. Libre à vous, si vous êtes 2, et que défibrillateur et insufflateur sont prêts d’associer rapidement MCE+défibrillation et insufflation.
Pour l’ambulancier si le ventilateur est à porter de main:
- 30 MCE sont pratiqués d’emblée puis ensuite 2 insufflations.
- Le rythme des compressions est d’au moins 100 par mn sans dépasser 120 /mn.
- Le ratio entre les compressions et la ventilation est de 30/2.
- La durée des 2 insufflations est inférieure à 5 secondes.
Liberté des voies aériennes

 Rien ne sert d’insuffler, si les voies aériennes sont obstruées. Avant de débuter la ventilation artificielle, il faudra en quelques secondes :
Rien ne sert d’insuffler, si les voies aériennes sont obstruées. Avant de débuter la ventilation artificielle, il faudra en quelques secondes :
- Desserer toute ce qui peut géner la respiration : ceinture,col, cravate…
- Bascule de la tête en arrière (en hyperextension)
- Menton tiré vers l’avant
- Enlever tout corps étranger immédiatement visible comme un dentier
Dans quel ordre ?
Nous avons successivement évalué les fonctions vitales avec comme conséquence la pratique d’un geste de survie.
- A pour Airway
(Passage de l’air en Français)
C’est-à-dire la liberté des voies aériennes ou L.V.A. - B pour Breathing
(Respiration en Français)
donc la ventilation artificielle - C pour Circulation
C’est à dire le massage cardiaque externe - D pour défibrillation
N’oublions pas d’alerter le centre 15 et de respecter la chaine de secours.
Dès la constatation de la détresse, il ne faut pas rester seul. L’alerte est indispensable afin de faire progresser la chaîne des secours, qui du témoin, passe au secouriste formé puis à l’ambulancier puis aux secours médicaux (SMUR, service d’urgence).
- RCP
- A
- B
- C
- D
- A pour Airway
- B pour Breathing
- C pour Circulation
- D pour Défibrillation




En résumé, les gestes élémentaires de survie (G.E.S.) ont pour but :
- de maintenir une liberté des voies aériennes
- de permettre une ventilation pulmonaire
- d’avoir une circulation sanguine efficace
Il faut donc mettre en route immédiatement les séquences de la réanimation cardio-respiratoire (ou R.C.P.).
Il s’agit de combiner les gestes A + B + C en rajoutant le nouveau D
Les G.E.S. doivent être appliqués selon des règles précises.
L’ordre de mise en route des gestes de survie évolue et plusieurs combinaisons sont possibles
Le classique A B C est de plus en plus remplacé par :
- A C: LVA et MCE sans ventilation première
- A C D : LVA et bref MCE puis défibrillation au plus tôt
- A C D B : on rajoute la ventilation artificielle
- D C B A: mort subite devant vous et en présence d’un défibrillateur
- C D B A : C’est le plus « moderne ».
- C D +15: pour le grand public, la ventilation (B) n’est plus la priorité
C D B A
Il est à utiliser pour la mort subite (origine cardiaque probable avec fibrillation ventriculaire ?).
La reprise de la circulation est prioritaire. Il n’y a pas de dette en oxygène (pas d’asphyxie préalable) et les voies aériennes sont libres (vérifier quand même auprès des témoins qu’il n’a pas d’abord porté sa main à sa gorge et n’a plus parlé surtout au cours d’un repas)
Massage cardiaque d’abord avec utilisation rapide du défibrillateur. Puis ventilation artificielle puis si elle n’est pas efficace on vérifie les voies aériennes…
A B C
A B C est toujours valable pour les arrêts succédant à une asphyxie surtout chez l’enfant. La défibrillation est peu efficace.
C D + 15
Pour le témoin, massage cardiaque sans ventilation avec recherche d’un défibrillateur automatique et surtout alerte 15 ou 112.
En résumé, tout n’est pas simple, mais avec quelques connaissances de physiologie et en connaissant l’origine de la détresse, on peut trouver la meilleure solution.


 Cas particulier : Enfant
Cas particulier : Enfant
Chez l’enfant, la conduite à tenir devant un arrêt cardiaque diffère de celle l’adulte, car la cause la plus fréquente est un arrêt de la respiration.
Un enfant âgé de 1 à 8 ans s’effondre ou est retrouvé inerte et allongé sur le sol.
L’enfant est inconscient : il ne crie pas, ne répond pas à une question simple et ne réagit pas quand on le lui demande..
Appeler « à l’aide » si vous êtes seul
Cette action permet d’obtenir une aide de la part d’un témoin qui pourra alerter les secours et apporter le DAE.
Mettre l’enfant sur le dos
Assurer IMMÉDIATEMENT la liberté des voies aériennes comme chez l’adulte
- Desserrer ou dégrafer rapidement tout ce qui peut gêner la respiration.
- Basculer doucement la tête de l’enfant en arrière et élever le menton.
- Apprécier la respiration tout en gardant le menton élevé pendant 10 secondes au plus
L’enfant ne respire pas, aucun souffle n’est perçu et aucun bruit n’est entendu. Ni le ventre, ni a poitrine de l’enfant ne se soulèvent pendant les 10 secondes que dure cette recherche. - Faire alerter les secours et réclamer un DAE
En présence d’un témoin, ce dernier alerte les secours et se munit d’un DAE pour l’apporter au sauveteur, qui pendant ce temps pratique la RCP.
En l’absence de témoin, le sauveteur va débuter la RCP pendant 5 cycles (soit environ 2 minutes) avant de quitter la victime pour aller alerter les secours. - Pratiquer 5 insufflations initiales
Le sauveteur doit réaliser 5 insufflations initiales avant de débuter les compressions thoraciques.
Au cours de ces 5 premières insufflations, le sauveteur sera attentif aux réactions de l’enfant (mouvements, toux et reprise de la respiration). - Pratiquer une réanimation cardio-pulmonaire en associant des compressions thoraciques et une ventilation artificielle.
Poursuivre la réanimation
- Allonger l’enfant sur le dos sur un plan dur, si ce n’est pas déjà le cas.
- Réaliser 30 compressions thoraciques (voir techniques des compressions thoraciques chez l’enfant)
- Après les compressions thoraciques, replacer la tête de l’enfant en arrière, élever le menton et réaliser 2 insufflations
- Replacer, sans délai, la ou les mains sur la moitié inférieure du sternum et réaliser une nouvelle série de compressions thoraciques
- Continuer ainsi en alternant 30
compressions avec 2 insufflations comme chez l’adulte . - La fréquence des compressions thoraciques est identique à celle de l’adulte. Elle doit être de 100 fois par minute.
- Poursuivre la réanimation entreprise jusqu’ :
- Au relais par les services de secours
- A la mise en oeuvre d’un DAE
- A la reprise d’une respiration normale par la victime.
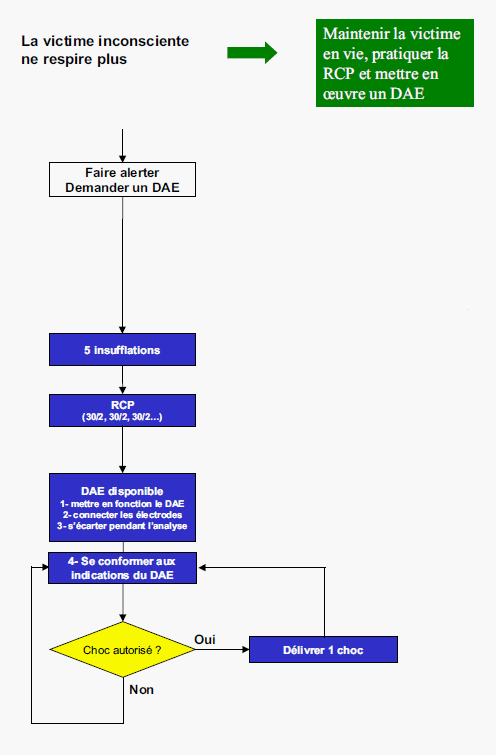
Cas particulier : Nourrisson
Chez le nourrisson, la conduite à tenir devant un arrêt cardiaque est identique à celle de l’enfant, seules les techniques de ventilation artificielle et de compressions thoraciques diffèrent et on n’utilise pas le défibrillateur.
Un nourrisson est retrouvé inerte sur le dos, habituellement dans son lit.
Apprécier l’état de conscience
Le nourrisson est inconscient : il ne crie pas et ne se manifeste pas quand on l’appelle ou lorsqu’on le stimule
Appeler « à l’aide » si vous êtes seul
Cette action permet d’obtenir une aide de la part d’un témoin qui pourra alerter les secours.
Allonger le nourrisson sur le dos, si ce n’est pas déjà le cas
Assurer IMMÉDIATEMENT la liberté des voies aériennes
- Desserrer rapidement tout ce qui peut gêner la respiration
- Ramener doucement la tête de l’enfant en position neutre (dans l’axe) et élever le menton
Apprécier la respiration tout en gardant le menton élevé pendant 10 secondes au plus
Le nourrisson ne respire pas, aucun souffle n’est perçu et aucun bruit n’est entendu.
Ni le ventre, ni la poitrine du nourrisson ne se soulèvent pendant les 10 secondes que dure cette recherche.
Faire alerter les secours
En présence d’un témoin, ce dernier alerte les secours
En l’absence de témoin, le sauveteur débute la RCP pendant 5 cycles (soit environ 2 minutes
avant de quitter la victime pour aller alerter les secours
Pratiquer 5 insufflations initiales
- Le sauveteur doit réaliser 5 insufflations initiales avant de débuter les compressions thoraciques
- Au cours de ces 5 premières insufflations, le sauveteur sera attentif aux réactions du nourrisson (mouvements, toux et reprise de la respiration)
 Pratiquer une réanimation cardio-pulmonaire en associant des compressions thoraciques et une ventilation artificielle
Pratiquer une réanimation cardio-pulmonaire en associant des compressions thoraciques et une ventilation artificielle
Poursuivre la réanimation
- Réaliser 30 compressions thoraciques (voir techniques des compressions thoraciques chez le nourrisson)
- Après les compressions thoraciques, replacer la tête du nourrisson en position neutre, élever le menton et réaliser 2 insufflations
- Replacer sans délai les doigts sur la moitié inférieure du sternum et réaliser une nouvelle série de compressions thoraciques.
- Continuer ainsi en alternant 30 compressions avec 2 insufflations.
- La fréquence des compressions thoraciques est identique à celle de l’adulte et de l’enfant. Elle doit être de 100 fois par minute (on recommande plutot 120 /mn)
Aide à la réanimation médicale
Dès la constatation de l’état de gravité de la victime, la réanimation est entreprise tout en alertant le centre 15 .
Celui va envoyer sur place en France une équipe médicalisée (S.M.U.R.) .
On communiquera l’état clinique constaté à l’arrivée, les gestes effectués et l’évolution ainsi que les circonstances de la détresse.
Si nécessaire, surtout s’il y a plusieurs victimes une aide est apportée à l’équipe.
Aide à la pose du monitoring

 3 électrodes autocollantes contenant une pâte sont collées sur le thorax du malade en triangle et reliées au scope sur batterie.
3 électrodes autocollantes contenant une pâte sont collées sur le thorax du malade en triangle et reliées au scope sur batterie.
Le fil rouge est relié à l’électrode posée au niveau de l’épaule droite (rouge comme « right » ou droite en anglais)
Le fil jaune est relié à l’électrode posée au niveau de l’épaule gauche
Le fil vert ou noir est relié à l’électrode posée au niveau de l’aisselle gauche.
Il y a de nombreuses variantes, mais le principe est de former un triangle.
On peut utiliser 5 fils au lieu de 3



Aide à la pose des électrodes du défibrillateur
 La peau est essuyée pour avoir un contact sec.
La peau est essuyée pour avoir un contact sec.
Les électrodes autocollantes sont sorties de leur emballage, et on enlève la protection.On les colle fermement (éviter les bulles).
On positionne les électrodes, le plus simple est :
- une électrode sous l’épaule droite
- l’autre 5 cm sous l’aisselle gauche
- distance minimale de 10 cm entre les 2 éléctrodes
On peut aussi surtout chez une personne très forte (obèse), placer une électrode dans le dos et l’autre au milieu du thorax.
 Poursuite de l’insufflation sur sonde d’intubation
Poursuite de l’insufflation sur sonde d’intubation
Le médecin introduira une sonde dans la trachée de la personne. Cela permettra de faciliter la ventilation artificielle.
On vérifiera que la sonde est bien fixée, au besoin complétera avec un bout de sparadrap reliant sonde à la peau des joues.
Le masque de l’Ambu est enlevé et la prise femelle de la valve sera introduite dans l’embout plastique de la sonde.
La fréquence d’insufflation sera la même de 10 à 12 par mn, mais le volume d’insufflation sera plus faible (la moitié du ballon) ou mieux le thorax se soulève correctement.
Si le MCE est poursuivie par un autre personne, faut-il insuffler pendant le massage ou entre, les avis sont partagés ou on ventile sans tenir compte du massage.
Si le patient est déplacé, on tiendra d’une main la sonde et la machoire tout en continuant à « ballonner » de l’autree main.
Ajout d’oxygène
Le ventilateur sera relié à la bouteille présence d’oxygène à l’aide d’un tuyau plastique transparent et souple.
Le débit sera de 3 à 6 l/mn ( pas plus car risque de bloquer la valve unidirectionnelle).
 Aspiration trachéale
Aspiration trachéale
Si l’insufflation fait du bruit on aspire.
A l’aide d’un aspirateur de mucosités, une sonde d’aspiration stérile est prise avec des gants stériles ou une compresse stérile.
Elle
est introduite dans la sonde d’intubation.
On aspire en retirant progressivement la sonde en s’arrêtant au niveau de la zone productive mais sans faire de va et vient ni rester trop longtemps .
 Surveillance de la perfusion
Surveillance de la perfusion
Elle est suspendue au-dessus du malade avec un pied dit » à sérum » ou tenue à la main.
Le liquide coule goutte à goutte et l’orifice de ponction veineuse ne doit pas gonfler.
Du sang ne doit pas remonter dans la tubulure, soit la perfusion n’est pas assez haute ou il y a un obstacle sur le retour veineux: brassard à tension, garrot de pose de perfusion non enlevé (ça arrive), ou compression du bras.
Si la personne est déplacée, ON NE DOIT PAS CLAMPER la perfusion mais suivre la personne, bras tendu avec aucune tension au niveau de la tubulure.
Points clefs
- Pouls carotidien absent = inefficacité circulatoire
- A pour Airway , B pour Breathing, C pour circulation, D pour défibrillation
- MCE ou et Défibrillation prioritaire si mort subite (séquence C D B A )
- Si asphyxie première continuer la séquence classique A B C
